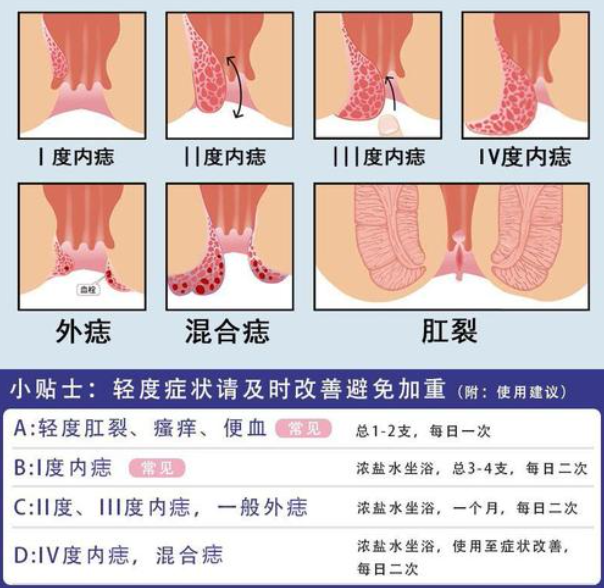
肛瘘是一种常见的肛肠疾病,患者在治疗过程中容易出现肛门狭窄,严重影响生活质量,肛门狭窄不仅影响排便功能,还可能导致疼痛和肛门功能障碍,如何有效预防肛瘘患者术后或保守治疗过程中肛门狭窄,是临床管理中的重要课题,本文结合相关文献和临床经验,系统探讨肛瘘患者预防肛门狭窄的关键措施。
肛门狭窄的病理机制及危险因素
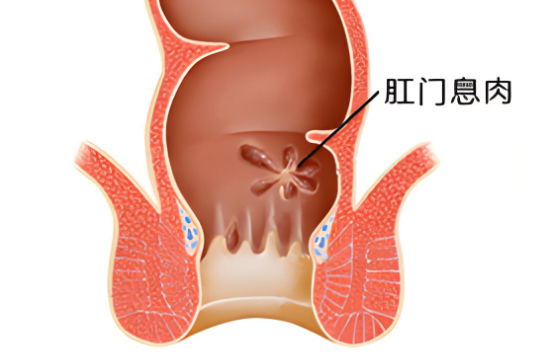
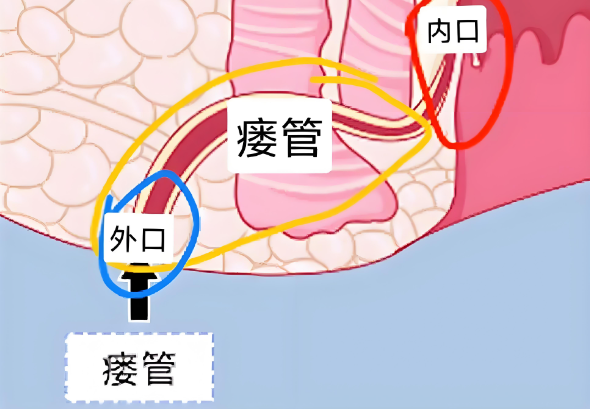
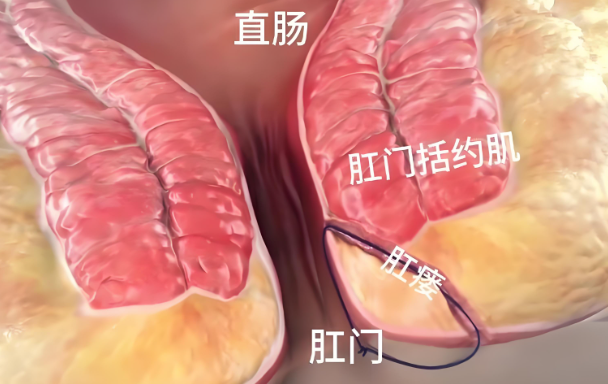
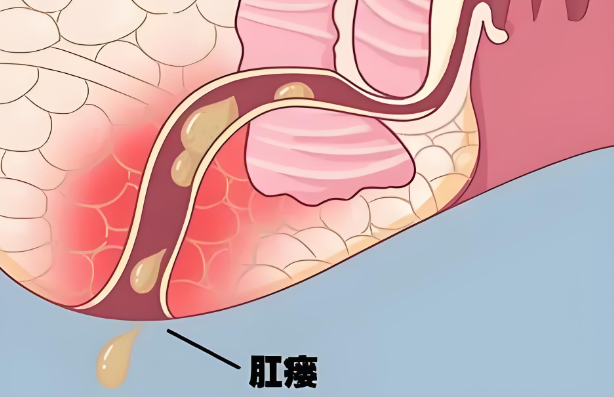
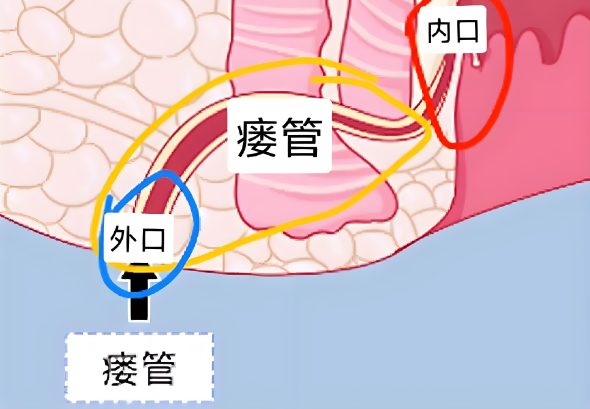
肛门狭窄是指肛管口径明显缩小,导致排便困难甚至梗阻的病理状态,其形成多因肛管周围组织的瘢痕收缩和纤维化所致,肛瘘手术中,过度切除肛管组织、创面感染及不当护理均可促进瘢痕形成,增加狭窄风险,患者长期便秘、肛门挛缩或多次手术也为狭窄的高危因素。
术前评估与手术方案选择
合理的术前评估是预防肛门狭窄的基础,需明确瘘管类型、范围及肛门括约肌受累情况,选择保守且精准的手术方式,对于复杂性或高位肛瘘,应避免大面积切除括约肌组织,采用分期手术或结合引流治疗以减少局部创伤,局部解剖结构的保护对减少术后瘢痕及狭窄具有积极作用。
术中技术要点
手术操作应尽量减少对肛管周围组织的损伤,保护肛门括约肌功能,术中避免创面过大、避免缝合过紧是关键,采用分层缝合技术,减少组织张力,促进伤口愈合良好,使用微创或内瘘切开技术有助于减轻术后瘢痕反应,降低狭窄风险,术中保持无菌操作,预防感染亦是重要环节。
术后护理与功能锻炼
术后护理在预防肛门狭窄中占有重要地位,伤口应保持清洁,防止感染,必要时给予局部消炎治疗,通过指导患者定期坐浴,促进局部血液循环,减轻炎症反应,患者应养成规律排便习惯,避免便秘及硬便刺激肛管,适当的肛门括约肌功能锻炼(如肛门收缩训练)有助于维持括约肌弹性,减少瘢痕挛缩。
药物辅助与物理治疗
部分患者术后可应用局部药物如抗炎药物、激素软膏等,减轻局部炎症及瘢痕增生,近年来,物理疗法如激光治疗、超声波疗法等被应用于瘢痕组织调控,改善局部血流和组织代谢,减少瘢痕形成,对于轻度狭窄患者,定期肛门扩张训练可有效缓解症状,防止狭窄加重。
营养支持与生活方式调整
合理的营养支持促进伤口愈合和组织修复,患者应摄入充足蛋白质、维生素及微量元素,增强机体抵抗力,保持良好生活习惯,避免长时间坐立和重体力劳动,有助于局部组织恢复,戒烟限酒,避免刺激性食物,有助于减轻局部炎症,降低瘢痕风险。
长期随访与早期干预
肛瘘患者术后应进行长期随访,及时监测肛门功能及排便情况,出现肛门口径变小、排便费力等症状,应尽早干预,对于狭窄倾向明显者,早期行肛门扩张或局部药物治疗,可防止狭窄发展成重度难治性病变,定期复查及功能评估,有助于制定个体化管理方案,保障患者肛门功能的稳定。
心理支持与患者教育
肛瘘及肛门狭窄患者常伴有心理压力,患者教育和心理支持不可忽视,告知患者术后可能出现的并发症及预防方法,提高依从性和自我管理能力,通过开展健康宣教,帮助患者掌握正确的生活方式和自我护理技能,减少复发及并发症。
肛门狭窄的预防措施总结
精准术前评估与个体化手术方案设计,避免大面积括约肌切除。
术中保护肛门结构,减少组织损伤和张力过大。
术后加强伤口护理,防止感染,促进伤口良好愈合。
指导患者规律排便,避免便秘和硬便刺激。
加强肛门括约肌功能锻炼,维持括约肌弹性和功能。
合理应用局部药物和物理治疗,调控瘢痕组织形成。
重视营养支持和生活方式调整,促进组织修复。
进行长期随访,早期发现和干预肛门狭窄倾向。
加强患者心理疏导与健康教育,提高治疗依从性。
肛瘘患者预防肛门狭窄需多方面协同配合,从手术技术、术后管理到患者自身的生活习惯均需重视,临床实践中,结合个体差异制定科学合理的预防措施,能有效降低肛门狭窄的发生率,提升患者生活质量。
肛肠科疾病温馨提示:保持良好的排便习惯和肛门卫生,定期进行专业检查,遇到肛肠不适及时就医,遵医嘱进行相关治疗和护理,是预防肛门狭窄的重要保障。