肠炎是一种常见的消化系统疾病,患者在病程中容易出现各种并发症,给治疗和康复带来yiding挑战,有效预防肠炎并发症的发生,对于改善患者生活质量和减少医疗负担具有重要意义,本文结合临床实践与zui新研究,系统阐述肠炎患者预防并发症的措施,旨在为临床医务人员和患者提供科学参考。
一、肠炎并发症的常见类型及发生机制
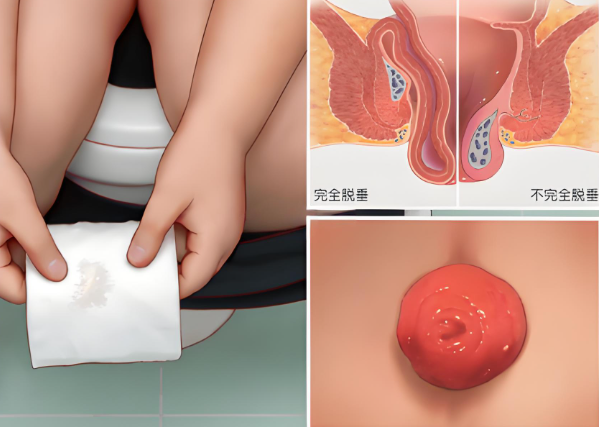
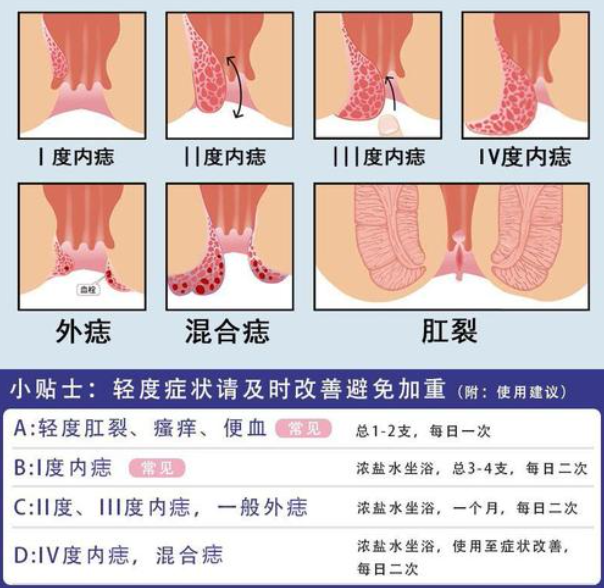
肠炎并发症主要包括肠穿孔、肠梗阻、肠出血、菌群失调导致继发感染及营养不良等,肠穿孔多由于肠壁炎症严重,导致局部组织坏死、破裂;肠梗阻则可能因肠道黏连、肠壁水肿或肌层痉挛引起;肠出血多表现为黏膜糜烂、溃疡出血,菌群失调降低了肠道屏障功能,容易引发全身感染;而营养不良则因吸收功能受损导致,理解并发症发生机制,有助于采取针对性预防措施。
二、规范诊断与早期干预
早期诊断和治疗是预防并发症的关键,临床应重视肠炎的早期症状,如腹痛、腹泻、发热等,及时进行血液、影像学及内镜检查,明确诊断和炎症程度,根据病因分型(感染性、炎症性、药物性等)实施个体化治疗,减少病情恶化和并发症风险,对重症患者,需加强监测生命体征及实验室指标,及时调整治疗方案。
三、合理使用药物治疗
抗感染治疗是肠炎患者常用的方案,应根据病原学检查选择合适的抗生素,避免滥用,减少药物耐药及菌群紊乱,消炎药和免疫调节剂的应用需谨慎,防止药物对肠壁造成二次损伤,对于伴有严重腹泻的患者,可考虑补充肠道保护剂,促进黏膜修复,防止溃疡加重。
四、维持肠道菌群平衡
肠道菌群紊乱是肠炎并发感染的重要因素,应用益生菌或益生元能够调节肠道菌群结构,增强肠道屏障功能,合理膳食,避免高脂肪、高糖和刺激性食物,有助于维护菌群稳定,临床上应定期评估肠道菌群状态,针对性补充益生制剂,降低继发感染风险。
五、营养支持与饮食管理
肠炎患者常伴有吸收障碍和营养不良,科学的营养支持是预防并发症的基础,急性期应采用易消化、低渣饮食,避免刺激性食物,减少肠道负担,根据病情,适时给予肠内营养或肠外营养支持,保障能量和营养素摄入,促进肠黏膜修复和免疫功能恢复,维生素及矿物质补充不可忽视,尤其是维生素A、C、锌等有助于组织修复和免疫调节。
六、加强患者教育与生活方式指导
患者对肠炎的认识及自我管理能力直接影响预防效果,医务人员应向患者详细讲解肠炎的发病机制、治疗原则及可能并发症,增强其遵医行为,生活方式方面,鼓励规律作息、避免熬夜和精神压力,增强体质,戒烟戒酒,减少肠道刺激;保持良好的个人卫生,防止感染传播。
七、定期随访与动态监测
定期随访对于早发现并发症尤为重要,肠炎患者应根据病情轻重安排随访,重点关注症状变化及实验室指标,必要时进行复查内镜和影像学,及时发现肠壁异常、溃疡愈合情况,通过动态监测,调整治疗策略,防止病情反复或加重。
八、心理支持与多学科协作
慢性肠炎患者常伴有焦虑、抑郁等心理问题,心理状态直接影响疾病控制和康复效果,临床应给予心理疏导或专业干预,减轻患者心理负担,多学科团队合作,包括消化内科、营养科、心理科及康复科,共同制定和实施综合防治方案,提升患者整体预后。
肛肠科疾病温馨提示:
肠炎患者在日常生活中应重视症状变化,合理饮食,避免不良习惯,遵从医嘱进行规范治疗和定期检查,通过科学的管理和多方面综合措施,可以有效减少并发症的发生,提高治疗效果,保障患者健康和生活质量。
综上所述,肠炎患者预防并发症的关键在于早期诊断与规范治疗、维持肠道菌群平衡、科学营养支持以及患者自身的健康管理,未来临床研究应进一步探讨精准预防策略,以期更好地控制肠炎相关并发症,促进患者康复。