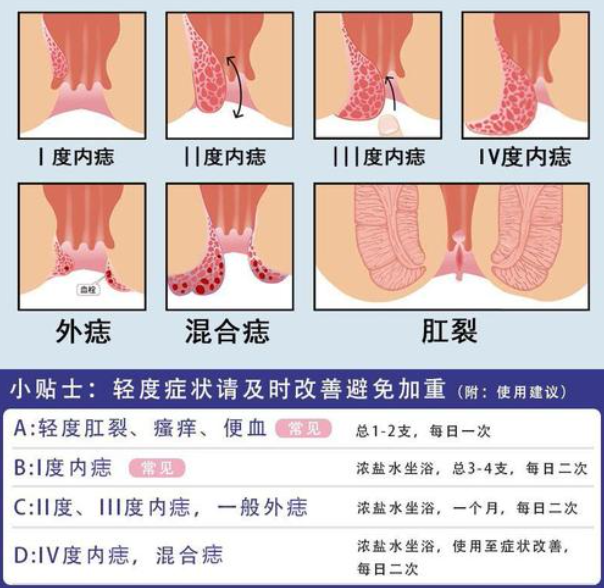
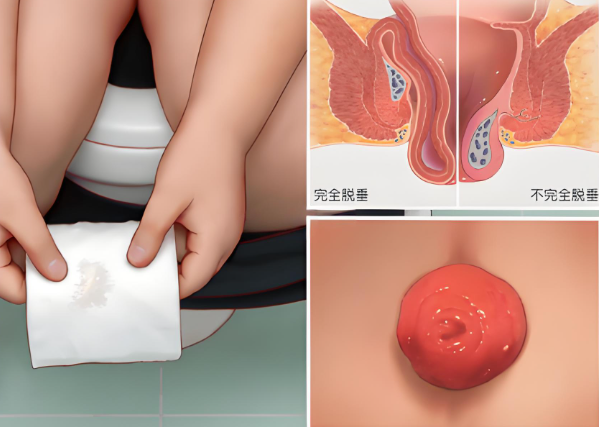
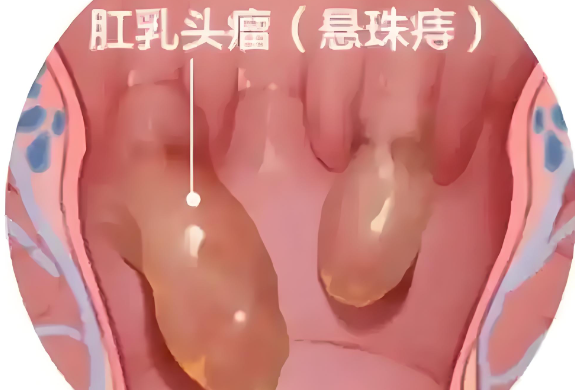
肛门视诊在肛裂的诊断中发挥着重要作用,但其诊断准确性受到多种因素影响,本文系统探讨肛门视诊在发现肛裂中的价值、局限性及辅助诊断方法,旨在为临床提供科学参考。
肛裂是一种常见的肛肠疾病,主要表现为肛门裂口及剧烈疼痛,严重影响患者生活质量,肛裂病变多位于肛门后正中线,肉眼通过肛门视诊可以直接观察到裂口的形态、大小、位置及周围黏膜的变化,肛门视诊能够发现明显的肛裂,特别是慢性肛裂伴有边缘皮肤皱褶、皮赘、肿胀或瘢痕组织时更为直观。
肛门视诊的优势
直观性强
肛门视诊能够直接观察肛门外部及肛管开口处的病变,医生通过肉眼能够识别肛裂的典型表现,如裂口边缘的鲜红色创面、出血点及溃疡面,这种直观观察有助于初步判断肛裂的类型和严重程度。
简便易行
肛门视诊不需要复杂设备,操作简便快捷,适合门诊环境,一般在自然光或辅助光源下,患者采取左侧卧位或蹲位,医生轻轻分开肛门即可进行检查,患者耐受度较好。
无创检查
肛门视诊属于非侵入性检查方法,对患者无痛苦和不适,适合反复进行,便于随访观察肛裂的愈合情况。
肛门视诊的局限性
尽管肛门视诊具有多方面优势,但其诊断肛裂也存在yiding局限性。
观察范围有限
肛门视诊主要观察肛门口及肛管下端病变,对于深部肛管或直肠内病变难以识别,部分肛裂可能位置较深或覆盖于肿胀组织之下,难以通过视诊明确判断。
早期肛裂不易识别
急性肛裂早期表现为轻微裂口或黏膜轻度破损,肉眼不易察觉,此时患者疼痛明显,但视诊未必能够发现典型裂口,可能需要结合病史和其他检查手段。
需结合触诊及辅助检查
肛门视诊只能作为初步诊断手段,需结合肛门指诊、肛门镜检查甚至影像学检查,综合评估肛裂的深度、范围及合并病变。
其他辅助诊断手段
为了提高肛裂的诊断准确率,临床常结合多种检查方法:
肛门指诊:通过医生戴手套插入肛门,触摸评估裂口的具体位置和深度,有助于发现视诊未见的裂口和肿胀。
肛门镜检查:利用肛门镜可以观察肛管内部,尤其是肛门视诊难及的深部病变,清晰显示肛裂的形态和范围。
内镜检查:必要时行肠镜排除其他肠道疾病,尤其是疑似溃疡性结肠炎或肿瘤时。
影像学检查:超声、MRI等可以评估肛门周围软组织及潜在复杂肛裂合并肛瘘情况。
临床实践中的注意事项
在临床中,医生应综合患者的病史、症状及体格检查结果,合理运用肛门视诊及辅助检查,肛门视诊发现典型裂口时,诊断较为明确,但不排除隐匿性或早期肛裂, 对于视诊结果不明确的病例,应及时采用肛门指诊或肛门镜检查进行补充,以避免漏诊。
此外,患者的配合程度影响检查效果,疼痛剧烈时,患者可能难以放松肛门,影响视诊及指诊的准确性,适当的局部麻醉或镇痛措施可以提高检查舒适度及诊断准确性。
研究与进展
近年来,随着医学影像及微创技术的发展,肛裂的诊断手段更加多样化,部分研究指出,结合高清肛门镜和数字影像技术,可显著提高肛裂的检出率及分类准确性,此外,分子生物学检测也在探索肛裂愈合机制,为未来精准诊疗提供方向。
然而,肛门视诊作为基本且必不可少的临床检查方法,依然是肛裂诊断的diyi步,通过不断完善视诊技巧和检查环境,提升医生的观察能力,能够有效减少误诊和漏诊。
结论
肛门视诊在肛裂的发现中具有重要价值,能够直接观察到多数慢性肛裂的典型病变,但由于视诊存在yiding局限,特别是对于早期及深部肛裂诊断不够敏感,临床应结合肛门指诊、肛门镜等辅助检查手段,确保诊断的准确性和全面性,综合多种检查方法,有助于制定合理的治疗方案,提高患者的治疗效果和生活质量。
肛肠科疾病温馨提示:如出现肛门疼痛、便血或排便困难等症状,应及时到正规医疗机构进行系统检查,避免延误诊治,肛门视诊虽是基础检查之一,但合理结合其他检查方法,有助于明确诊断,促进疾病恢复。