肛门息肉与异物刺激和机械性损伤的关系在临床研究中已被多次提及,二者在发病机制、病理变化以及预防治疗方面存在紧密联系。本文将从肛门息肉的概念、病因机制、异物刺激和机械损伤的具体作用机制、临床表现、诊断方法及治疗建议等方面,系统地探讨这一问题,帮助读者深入理解其相互作用关系。
什么是肛门息肉?
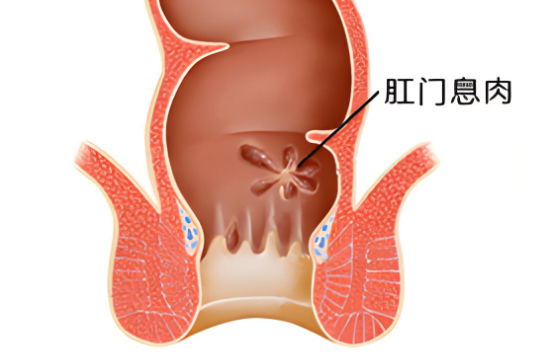
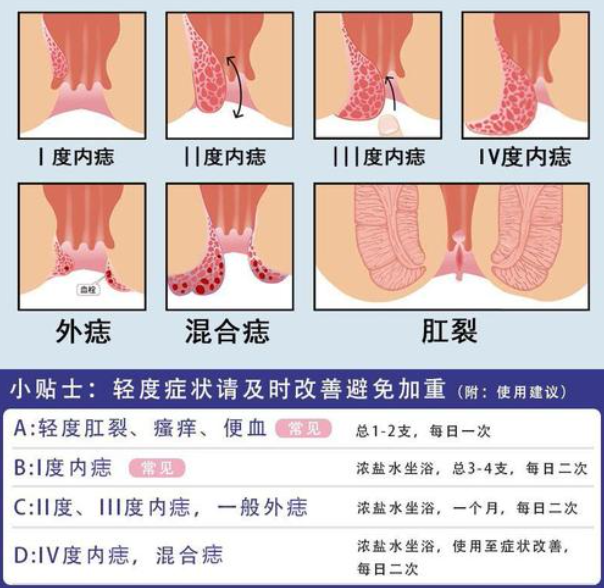
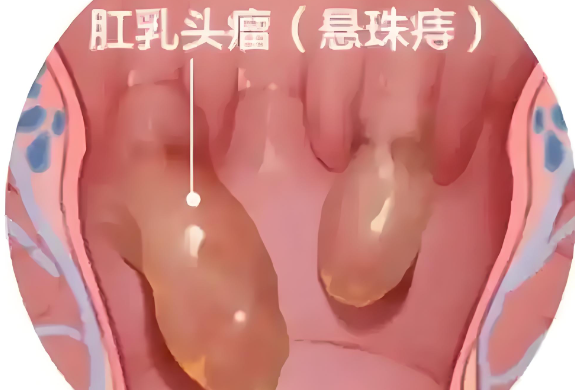
肛门息肉是一种发生在肛管或直肠下端的良性赘生物,它可以是炎性、增生性或腺瘤性的组织增生,常由长期慢性刺激或局部病理状态所引起。息肉的大小、数量、形态可有明显差异,部分患者可能毫无症状,而部分则可能因其位置或体积出现出血、瘙痒、坠胀、异物感等症状。
肛门息肉的常见诱因
引起肛门息肉的因素较多,主要包括以下几类:
慢性炎症刺激:如长期腹泻、肛裂、痔疮等导致的黏膜慢性炎症。
排便困难:如长期便秘、大便干硬,需要用力排便,导致局部摩擦。
异物性刺激与机械损伤:反复肛门清洗、硬便摩擦、肛门过度使用器具等。
遗传因素:某些类型的肠道息肉与遗传有关,如家族性腺瘤性息肉病。
饮食结构不合理:长期缺乏膳食纤维、饮水不足等。
异物刺激在肛门息肉中的作用机制
异物刺激是导致肛门息肉发生的一个重要外部因素。所谓异物,包括但不限于:
非正常方式使用的肛门器具或医疗器械;
过度使用灌肠器具;
粗糙纸巾反复擦拭;
不适当的肛门清洁行为。
其致病机制如下:
直接黏膜损伤:异物与肛门黏膜接触后易造成微小创伤,反复刺激形成慢性损伤。
刺激局部炎症反应:异物残留或摩擦易引发局部炎症,久而久之促使黏膜增生。
局部血液循环障碍:长时间机械性压迫会导致肛门黏膜血液供应受限,出现黏膜水肿、瘢痕形成,从而诱发息肉样改变。
促进增殖反应:创伤后组织会出现修复反应,如增生性上皮形成,zui终可能演化为息肉。
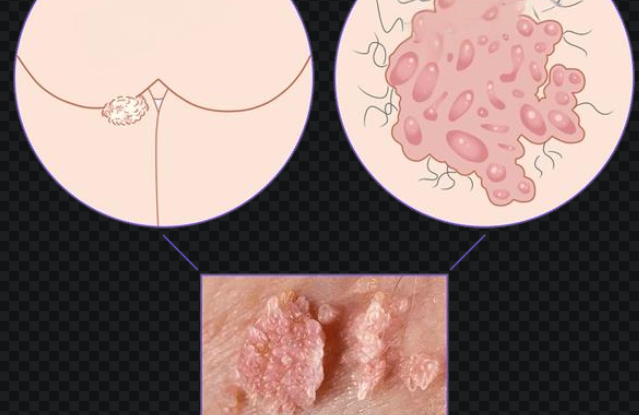
机械性损伤与肛门息肉的因果关系
机械性损伤的来源广泛,常见于如下情形:
频繁便秘时强力排便;
肛门手术后的疤痕牵拉或术后组织愈合不良;
肛裂反复发作形成瘢痕性息肉;
外伤或摔伤直接造成肛门部损伤。
损伤后的黏膜上皮在愈合过程中容易产生增生组织,这些组织如未被及时修复和吸收,可能发展为固定性息肉组织。同时,反复的刺激和损伤也可能导致局部血管扩张、黏膜松弛、组织增厚,为息肉的形成提供了“土壤”。
临床表现及识别要点
肛门息肉的表现因人而异,但在受到异物或机械性刺激背景下,其症状可能更加突出,例如:
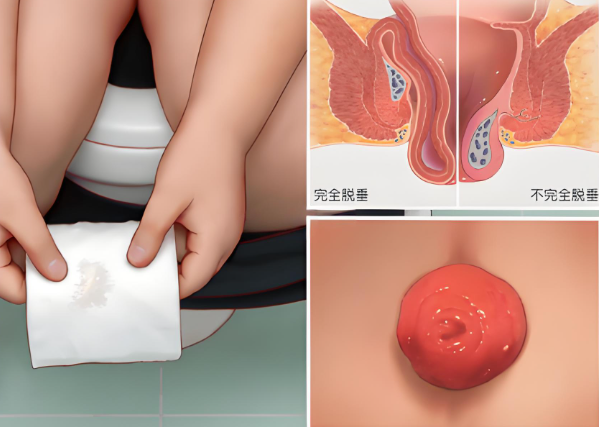
排便出血:因息肉表面血管丰富,轻微摩擦即可出血。
便后有异物感:部分息肉突出肛门外,可触及。
肛门瘙痒或潮湿感:受刺激后的黏膜易分泌液体。
大便形状变细:大体息肉阻碍排便路径。
需要注意的是,部分肛门息肉可能与恶变相关联,尤其是长期刺激、快速增大的息肉类型,建议尽早检查处理。
诊断方法与检查手段
为了确诊肛门息肉及其与刺激因素的关系,医生通常会采用以下方法:
肛门视诊与指检:初步判断息肉位置与大小。
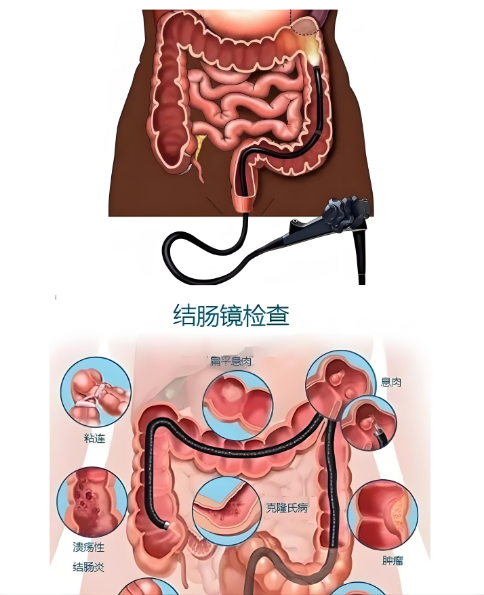
肛门镜或直肠镜检查:清楚观察息肉形态与基底。
病理活检:确认息肉的性质,排除恶性病变。
肠镜检查:用于排查肠道是否存在同步性息肉或炎症病变。
治疗原则与手段
治疗肛门息肉不仅仅是切除病变,更要从源头上解决引起其形成的刺激因素:
息肉切除术:对体积较大、有症状或有恶变风险的息肉,应行外科切除,可采用电灼、冷冻或激光等方式。
消除诱因:
纠正排便习惯:预防便秘和大便干硬。
避免肛门过度清洗或使用刺激性用品。
减少异物接触,避免非必要的肛门操作行为。
药物辅助:如伴随炎症,可使用外用药膏或口服抗炎药物。
生活方式调整:
增加膳食纤维摄入;
保持适当运动,促进肠道蠕动;
保持肛门部清洁、干燥,避免潮湿环境滋生细菌。
预防建议
为有效避免因异物或机械性刺激导致的肛门息肉,日常生活中应注意以下几点:
避免使用过硬或刺激性纸巾;
正确使用便盆、灌肠等工具,勿长期依赖;
保持良好的排便规律,不久蹲、不用力过猛;
发现异常肛门症状应尽早就医,尤其是出血、瘙痒、异物感持续存在时。
结语
异物刺激与机械性损伤是导致肛门息肉的重要外部因素。长期、反复的局部刺激可诱发慢性炎症反应和组织增生,zui终形成息肉。合理认识这一病因关系,有助于早期预防、及时诊断与科学治疗。日常生活中保持良好的排便习惯、注意肛门卫生、避免不当刺激,是预防肛门息肉复发和恶变的关键所在。