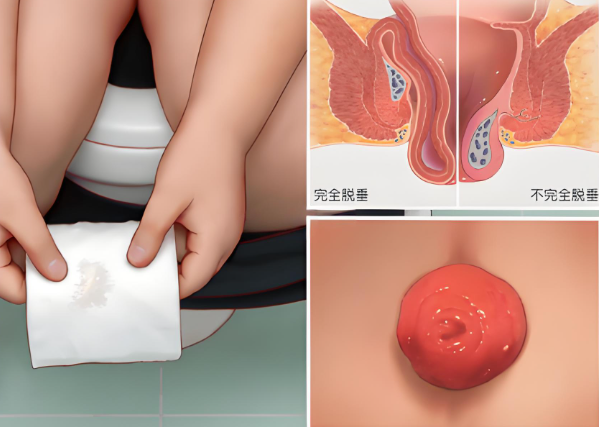
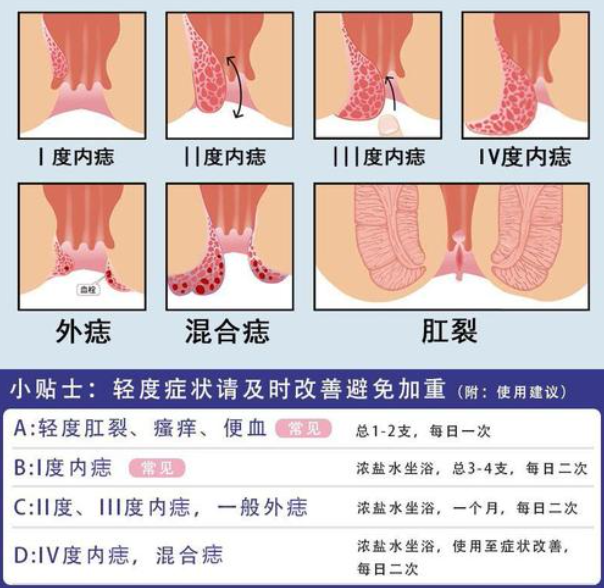
肛门瘙痒是一种常见的临床症状,患者常表现为肛门周围皮肤持续或间断的瘙痒感,严重影响日常生活质量,引发肛门瘙痒的原因众多,其中肛周湿疹是导致肛门瘙痒的重要原因之一,二者在症状表现、发病机制以及治疗方式上存在密切关系,准确识别与及时干预对提高疗效具有积极意义。
一、肛门瘙痒的病因概述
肛门瘙痒(pruritus ani)是由多种因素引起的局部瘙痒症状,可分为原发性肛门瘙痒和继发性肛门瘙痒,前者多为特发性,病因不明;后者则常见于肛门及其周围组织的病理变化,包括感染、炎症、过敏反应、寄生虫病、内分泌紊乱及皮肤病等。
其中,肛周皮肤病变是继发性肛门瘙痒的常见诱因,而肛周湿疹是zui常被忽视但实际发病率较高的一种类型。
二、肛周湿疹的临床特点
肛周湿疹是一种发生在肛门周围皮肤的炎症性皮肤病,具有反复发作和慢性迁延的特点,其病因复杂,可能与皮肤过敏反应、局部潮湿、摩擦刺激、不良卫生习惯以及肛肠基础疾病如痔疮、肛裂、肛瘘等有关。
典型表现包括:
肛门周围皮肤潮红、肿胀、丘疹、渗液
持续性或阵发性剧烈瘙痒
③、皮肤表面可见抓痕、脱屑、结痂
④、慢性病例可出现皮肤肥厚、色素沉着
这些症状不仅引起瘙痒,还可能引发继发感染,加重病情。
三、肛门瘙痒与肛周湿疹的关系分析
肛门瘙痒与肛周湿疹之间呈因果交替关系,肛周湿疹可直接引起瘙痒感,患者因反复搔抓加剧局部皮肤炎症,形成恶性循环。
1. 病理机制上的关联
①、肛周湿疹导致皮肤屏障功能受损,表皮水分丧失,外界刺激物易进入皮肤,引起感觉神经兴奋,直接诱发瘙痒感。
②、局部免疫反应活跃,肥大细胞释放组胺、白三烯等炎性介质,增强瘙痒感受。
③、搔抓行为进一步激活免疫反应,形成慢性炎症反应,使瘙痒持续存在。
2. 临床表现的交集
两者在临床表现上有高度重叠:
瘙痒为主诉,常在夜间或排便后加剧
局部皮肤红肿、糜烂、渗液、脱屑等
反复发作,治疗不彻底易转为慢性
因此,在面对肛门瘙痒患者时,应高度警惕是否存在肛周湿疹。
四、诊断与鉴别要点
准确诊断是治疗的前提,肛门瘙痒的诊断主要依赖病史、体格检查及必要的辅助检查。
1. 病史采集
重点了解瘙痒持续时间、有无排便异常、伴随症状(如疼痛、渗液)、个人卫生习惯、是否有过敏史等。
2. 体格检查
重点观察肛门周围皮肤有无湿疹样改变,包括红斑、丘疹、水疱、糜烂等;注意抓痕与继发感染表现。
3. 鉴别诊断
需要排除其他引起肛门瘙痒的疾病,如:
①、肛裂、肛瘘
②、真菌感染(如鹅口疮)
③、蛲虫感染
④、接触性皮炎
⑤、糖尿病、肝胆疾病等全身性疾病所致瘙痒
在必要时可进行皮肤刮片镜检、真菌培养、血糖及肝功能检测等辅助检查。
五、治疗策略与管理建议
治疗上应从消除诱因、减轻症状、防止复发三个方面入手。
1. 药物治疗
抗组胺药物:口服用于缓解瘙痒,如氯雷他定、西替利嗪等。
局部用药:
③、轻度者可使用低强度激素类药膏(如氢化可的松);
④、合并渗出感染者可使用含有抗生素、抗真菌成分的复合制剂;
⑤、中重度者在专业指导下可短期使用中效糖皮质激素;
慢性皮损可选用非激素类免疫调节剂如他克莫司软膏。
2. 生活管理
保持肛周干燥清洁,避免过度擦洗或使用刺激性清洁用品;
②、穿透气性好的棉质内裤,避免久坐与闷热;
③、调整饮食,避免辛辣刺激性食物,保持大便通畅;
控制搔抓行为,可配合行为干预或夜间戴手套等。
3. 合并肛肠基础疾病的处理
若伴有痔疮、肛裂等,应及时治疗基础疾病,否则肛周湿疹易反复难愈。
六、预后与复发控制
肛周湿疹导致的肛门瘙痒虽难以根除,但可通过规范治疗与长期管理实现控制,患者应重视生活习惯调整与定期随访,医生则应加强对病情的动态评估和个体化指导。
患者教育是控制复发的关键,包括识别诱因、正确用药、皮肤护理等。
肛肠科疾病温馨提示:
肛门瘙痒并非小病,往往隐藏着如肛周湿疹等慢性炎症性疾病的信号,患者应在早期出现症状时就医,由专业医生进行系统评估与干预,避免小问题演变为长期困扰的慢性皮肤病,科学的日常护理与规范治疗相结合,是提高生活质量与控制复发的有效途径。