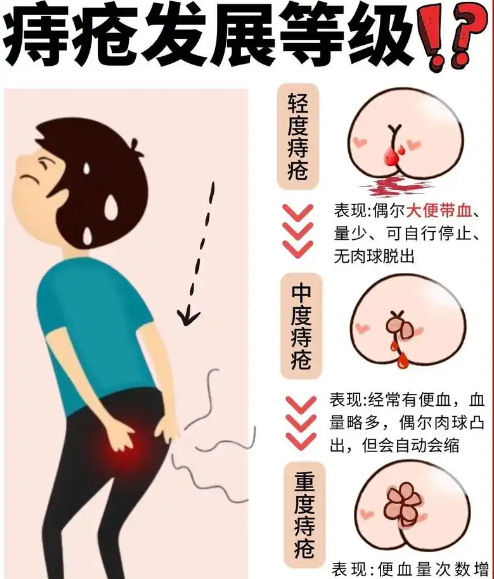
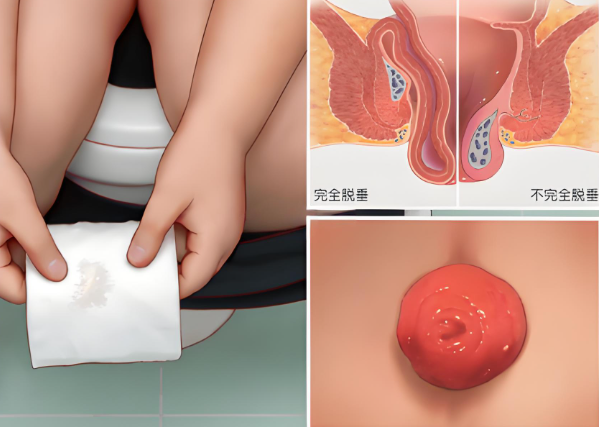
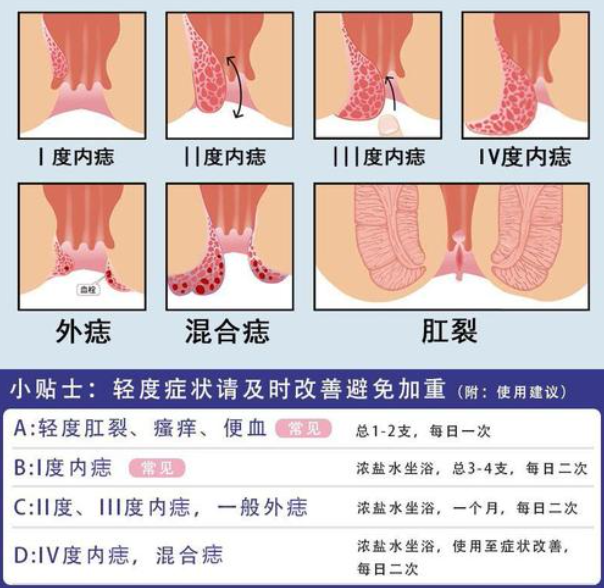
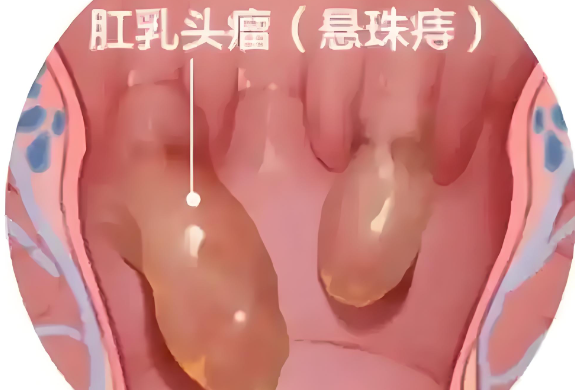
便秘是消化系统常见的功能性疾病之一,其表现为排便次数减少、排便困难或粪便干硬等症状,严重影响患者的生活质量,近年来,随着肠道微生态研究的深入,益生菌在调节肠道功能方面的潜在作用引起了广泛关注,益生菌通过改善肠道菌群结构、增强肠道屏障功能、调节肠道运动等机制,被认为可能对缓解便秘具有yiding的辅助效果,本文从益生菌的作用机制、临床研究现状及应用前景等方面进行探讨,旨在为便秘的综合治疗提供参考。
一、便秘的常见类型及发病机制
便秘可分为功能性便秘和器质性便秘两大类,其中功能性便秘较为常见,根据罗马Ⅳ标准,功能性便秘的诊断需基于至少6个月的症状持续,并符合特定的排便困难标准,其发病机制较为复杂,主要涉及以下几个方面:
肠道运动功能障碍:肠蠕动减弱导致粪便移动速度减慢。
肠道微生态失衡:有益菌减少,致病菌增加,影响肠道正常功能。
饮食结构不合理:膳食纤维摄入不足、水分摄入少。
生活方式问题:久坐、缺乏运动等可加剧便秘症状。
心理因素:焦虑、抑郁等精神状态亦可影响肠道功能。
二、益生菌的基本特性及作用机制
益生菌主要是指对宿主有益的活性微生物,常见的有双歧杆菌、乳酸杆菌、酪酸梭菌等,其对肠道健康的作用主要表现在以下几个方面:
1. 调节肠道菌群
便秘患者肠道菌群常出现失调,表现为双歧杆菌和乳酸杆菌数量减少,有害菌如大肠杆菌、梭状芽孢杆菌增加,益生菌可通过竞争性排斥、改变肠道pH值、产生抑菌物质等方式抑制有害菌生长,恢复肠道菌群平衡。
2. 促进肠道蠕动
某些益生菌能刺激肠道上皮细胞释放5-羟色胺(5-HT),进而影响肠神经系统的功能,提高肠道蠕动频率,缩短肠道通过时间,从而促进排便。
3. 产短链脂肪酸
益生菌在分解食物残渣和膳食纤维过程中,能产生短链脂肪酸(SCFAs)如丁酸、乙酸和丙酸,这些物质能降低肠道pH值,刺激肠道蠕动,促进水分和电解质分泌,软化粪便,有助于缓解便秘。
4. 增强肠道屏障功能
益生菌可促进肠道紧密连接蛋白的表达,减少有害物质的渗透和炎症反应,维持肠黏膜完整性,从而改善肠道环境,为正常排便提供保障。
三、益生菌对便秘的临床研究进展
大量临床研究已证实益生菌在缓解便秘症状方面具有潜在益处,尤其对功能性便秘、老年性便秘和儿童便秘效果较为明显。
1. 功能性便秘患者
多项临床随机对照试验表明,连续服用含双歧杆菌或乳酸杆菌的复合益生菌制剂,可显著增加排便次数、改善粪便形状、减轻腹胀及排便困难等症状,一项在中国进行的研究显示,益生菌使用4周后,患者每周排便次数平均增加1.5次。
2. 老年人便秘
老年人由于肠道动力减弱、摄水量不足、活动量减少等因素易出现便秘,益生菌在老年人群中的应用也显示良好效果,乳酸双歧杆菌等可明显提高老年便秘患者的排便满意度和生活质量。
3. 儿童便秘
儿童便秘多与饮食习惯及心理因素有关,临床试验表明,部分益生菌如LGG(Lactobacillus rhamnosus GG)在改善儿童排便频率和粪便一致性方面有积极效果,且耐受性良好,副作用少。
四、益生菌应用中存在的问题
尽管益生菌在便秘治疗中的潜力逐渐被肯定,但其临床应用仍面临以下挑战:
1. 菌株选择缺乏统一标准
目前市场上益生菌产品种类繁多,不同菌株作用机制、稳定性及临床效果各异,缺乏针对不同类型便秘的精准益生菌配方,导致部分患者使用后效果不明显。
2. 疗程及剂量缺乏规范
关于益生菌在便秘治疗中的zui佳剂量和疗程尚无统一共识,临床使用多依赖经验,影响治疗效果的可预测性和一致性。
3. 个体差异大
个体肠道微生态状态存在较大差异,不同患者对益生菌的响应程度不同,未来应探索个体化菌群干预方案,提高治疗针对性和有效性。
4. 监管与质量控制问题
部分益生菌产品在生产、运输及贮存过程中存在活性菌减少、成分不明等问题,影响其实际疗效,需要加强监管,确保益生菌产品的稳定性和活性。
五、未来发展方向
精准益生菌干预:通过肠道菌群测序,识别便秘相关菌群特征,开发针对性的益生菌制剂。
复合干预策略:益生菌可与膳食纤维、益生元(如低聚果糖)联合应用,协同增强其调节肠道功能的作用。
剂型优化与耐受性提升:研发肠溶微胶囊、缓释制剂等新型给药方式,提高益生菌在胃肠道的存活率和靶向能力。
六、肛肠科疾病温馨提示:
益生菌作为调节肠道微生态、促进排便的一种辅助手段,在便秘的防治中展现出积极作用,其通过调节菌群、促进肠蠕动、增强肠屏障等多种机制,为功能性便秘等慢性疾病的管理提供了新的思路。
在使用益生菌时,建议患者选择正规品牌和科学配比的益生菌产品,并在医生指导下配合调整饮食结构、增加运动、改善生活习惯,才能达到更理想的缓解效果,未来,益生菌在便秘治疗中的应用仍需依托大规模临床研究和个体化治疗方案的发展,以实现更精准、有效的干预目标。