肠镜检查是一项重要的消化道检查技术,通过内窥镜设备深入观察肠道内部情况,为临床诊断和治疗提供有力依据。随着人们生活节奏加快、饮食结构改变,肠道疾病的发病率逐年上升。肠镜检查在早期发现、准确诊断、预防恶变等方面具有不可替代的作用。本文将围绕肠镜检查的原理、操作流程、对肠道健康的意义、适用人群及注意事项等方面进行深入解析。
肠镜检查的基本原理
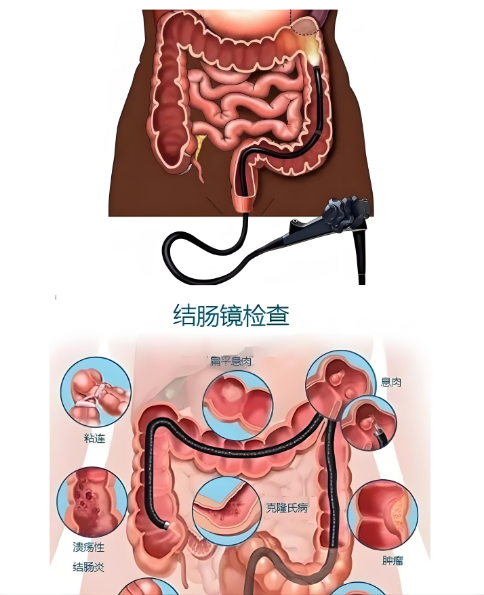
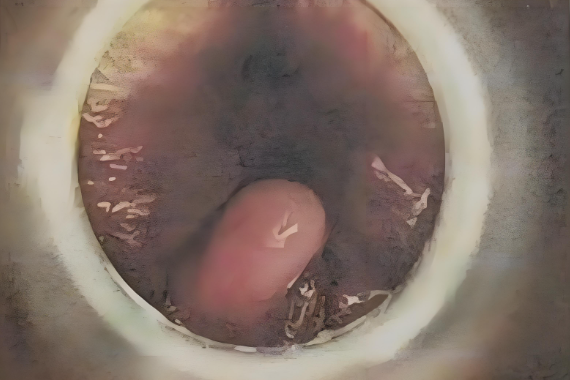
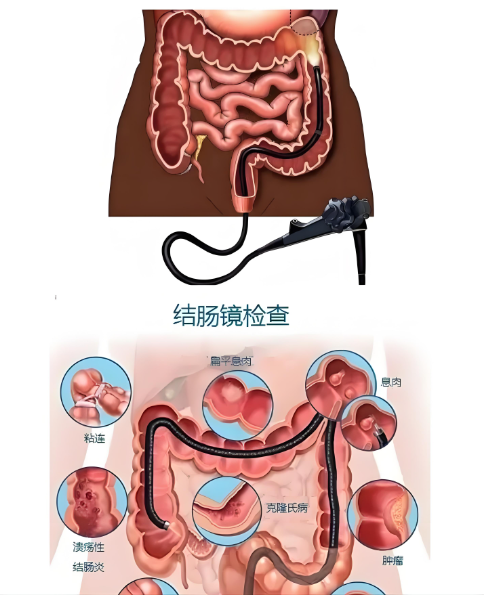
肠镜检查分为结肠镜和肠镜,主要用于检查小肠、结肠、直肠等部位。现代肠镜是一种柔性光纤或电子内窥镜设备,前端带有高清摄像头,可通过肛门插入,沿着肠道推进,医生可以实时在监视器上观察肠道黏膜的结构和病变情况。
主要检查内容包括:
肠道黏膜是否完整、光滑
是否存在炎症、水肿、出血或溃疡
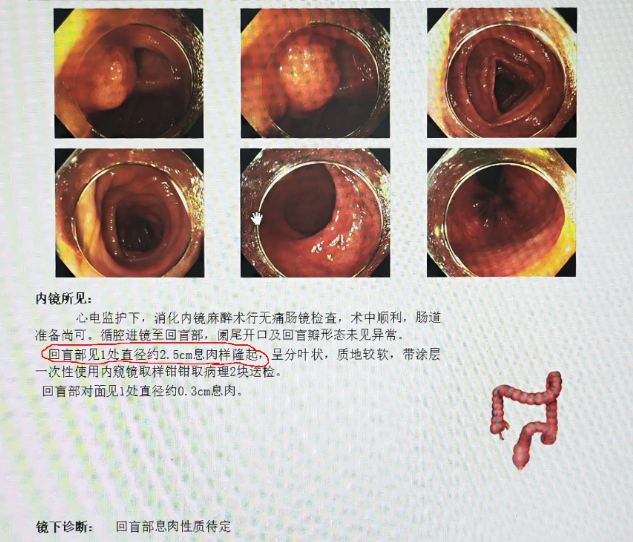
是否有息肉、肿瘤、狭窄或其他病变
此外,在肠镜过程中可同步进行活检、息肉切除、止血等操作,极大提高了诊断效率和治疗效果。
肠镜检查对肠道健康的积极意义
1. 早期发现肠道病变
肠道病变尤其是结直肠癌在早期往往没有明显症状,患者常常在腹痛、便血、消瘦等症状出现后才引起警觉,此时往往已是中晚期。
肠镜检查是目前发现肠道早期病变zui有效的手段,特别是在肠癌、息肉、克罗恩病、溃疡性结肠炎等疾病的筛查中起到了关键作用。发现异常后可即刻活检或切除,大大提升zhiyu率。
2. 有效预防结直肠癌
结直肠癌是我国常见的恶性肿瘤之一,其发生多从息肉发展而来。通过肠镜检查及时发现并切除息肉,可有效阻断癌变的过程。
研究表明,有规律进行肠镜筛查的人群,结直肠癌的发病率和死亡率显著下降。尤其是对于40岁以上或有家族史的人群,定期检查尤为重要。
3. 评估肠道炎症与功能状态
对于患有溃疡性结肠炎、克罗恩病、肠易激综合征等慢性病患者,肠镜可以直观评估炎症程度、病灶分布及疗效评估,帮助医生调整治疗方案,控制疾病进展。
4. 便血或排便异常的诊断工具
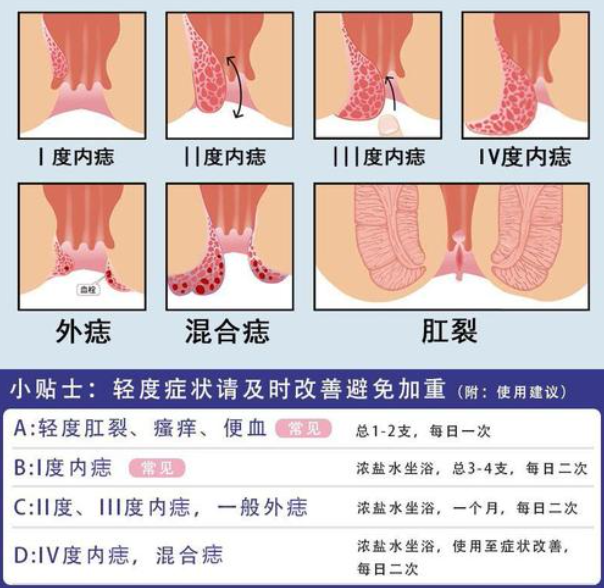
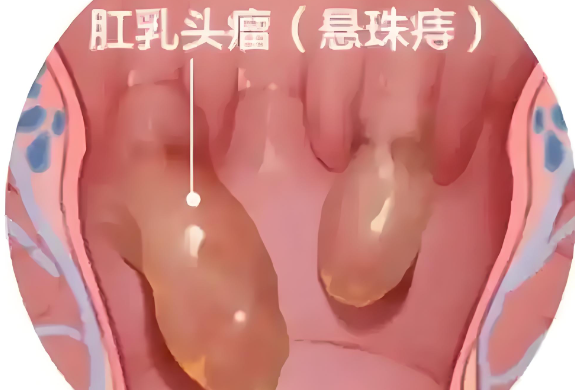
当患者出现便血、腹泻、便秘等症状,肠镜检查能够明确是由痔疮、炎症、息肉还是肿瘤等引起,避免误诊误治。
哪些人群适合做肠镜检查
并非所有人都需要频繁接受肠镜检查,以下人群属于高危对象,建议定期检查:
年龄超过45岁,尤其是男性
有结直肠癌或息肉家族史
长期腹泻、便秘、腹痛、消瘦等症状
出现不明原因的便血或排便习惯改变
曾患肠道慢性炎症性疾病(如克罗恩病、溃疡性结肠炎)
曾经检查发现肠道息肉、肠癌术后复查
对于普通健康人群,通常建议从45岁开始进行一次基线肠镜检查,无异常后每5-10年复查一次。
肠镜检查的流程与配合事项
1. 检查前准备
为了确保检查效果,肠道必须清洁无杂物。患者需在检查前1-2天开始调整饮食为流质或低渣食物,前一天使用泻药清肠。医生可能根据个体差异选择不同的清肠方案。
2. 检查过程
检查时通常采取左侧卧位,医生将肠镜经肛门插入并缓慢推进。检查过程中如有息肉或其他病变,会进行活检或切除。检查时间大约15-30分钟不等,若需操作可能延长。
目前多采用无痛肠镜技术,通过静脉麻醉让患者在睡眠中完成检查,极大降低不适感。
3. 检查后注意事项
如使用麻醉,检查后需在观察室休息,待清醒方可离开
不建议当天开车或高空作业
若切除息肉,医生会建议避免摄入刺激性食物数日
肠镜检查的误区与科普
尽管肠镜检查安全性高,但不少人因对其存在误解而排斥检查。以下是一些常见误区:
误区一:检查很痛苦,宁可不查
现代肠镜技术多配合麻醉,几乎无明显疼痛,不必过度担忧。误区二:没有症状就不用查
多数肠癌在早期无明显表现,不查才是zui大的风险,尤其对高危人群更需重视。误区三:清肠太麻烦,不想做
虽然清肠过程稍有不适,但其重要性不亚于检查本身。干净的肠道能提高病变检出率,避免漏诊。
肠镜检查的风险与应对措施
任何医疗操作都存在yiding风险,肠镜也不例外。但总体而言,肠镜是一种非常安全的操作,严重并发症发生率极低。可能的风险包括:
肠道穿孔(极少见,约为0.03%)
出血(多发生于活检或息肉切除后)
麻醉反应(无痛肠镜中可能发生,但可控)
为降低风险,应选择经验丰富的专业机构,严格遵医嘱进行准备和术后护理。
结语
肠镜检查是维护肠道健康的重要手段,具有早期发现病变、预防癌症、指导治疗等多重意义。在当前肠癌发病率上升的大背景下,增强肠道保健意识、定期筛查、积极治疗已成为每个成年人的健康必修课。肠镜虽有yiding技术门槛和准备流程,但其带来的健康收益远超付出,是守护“肠”久健康的可靠方式。选择科学的生活方式与定期体检相结合,方能真正从源头守护好身体的“第二大脑”——肠道。