肠炎与克罗恩病均属于消化系统疾病,涉及肠道炎症,但两者在病因、病理表现、临床特征及治疗策略上存在显著差异,深入理解两者的区别有助于临床诊断和个体化治疗,提高患者生活质量。
一、疾病定义与病因
肠炎泛指肠道黏膜的炎症反应,涵盖多种病因,包括感染性肠炎、药物性肠炎、缺血性肠炎等,其发病机制多为外界病原体(如细菌、病毒、寄生虫)或毒素侵袭引起黏膜损伤,导致急性或慢性炎症。
克罗恩病属于炎症性肠病(IBD)的一种,是一种慢性、复发性、自身免疫相关疾病,其病因尚未完全明确,可能与遗传易感性、免疫异常、环境因素及肠道菌群失衡等多重因素相关,克罗恩病常表现为肠道全层炎症,涉及肠道各段,尤其是回肠末端和结肠。
二、病理特点
肠炎通常限于肠道黏膜层或黏膜下层,炎症范围局限,组织损伤相对浅表,炎症细胞以中性粒细胞为主,感染性肠炎常伴有黏膜充血、水肿、糜烂,有时出现溃疡,但多为局部病变。
克罗恩病则表现为肠壁全层炎症,病变具有跳跃性分布,常见纵行溃疡、裂隙样溃疡及肠壁肥厚,肉芽肿形成是克罗恩病的病理特征,肉芽肿为非干酪性,代表免疫介导的慢性炎症,病变区域可见纤维化、瘢痕形成,导致肠道狭窄和瘘管形成。
三、临床表现
肠炎的临床表现多与病因相关,急性肠炎常见腹泻、腹痛、发热,便中可能带血或粘液,症状多为短暂,随着病因控制而缓解,慢性肠炎症状较轻,表现为腹胀、间断腹痛和轻度腹泻。
克罗恩病症状表现多样,因病变部位不同而异,典型症状包括持续性腹痛、慢性腹泻(可能带血或脓性分泌物)、体重下降及营养不良,部分患者可出现肠道外表现,如关节炎、皮肤病变、眼部炎症等,疾病具有反复发作和缓解的特点,病情可逐渐加重。
四、诊断方法
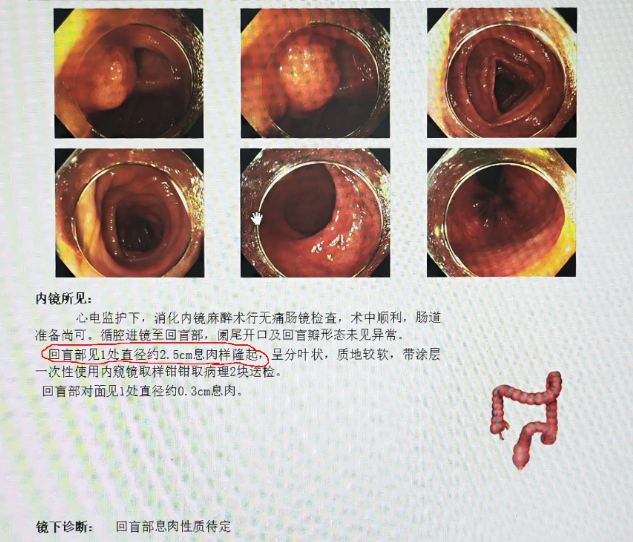
肠炎的诊断主要依靠病史、临床表现及辅助检查,包括粪便培养、血常规及肠镜检查,肠镜多见黏膜充血、水肿、糜烂,病因明确后治疗可快速缓解。
克罗恩病的诊断较为复杂,需结合内镜检查、病理活检、影像学(如CT、MRI肠道成像)及实验室指标,内镜检查显示不连续的溃疡和肠道狭窄,组织病理可见肉芽肿和全层炎症,影像学检查有助于评估病变范围及并发症,如瘘管和肠梗阻。
五、治疗原则
肠炎治疗侧重于去除病因和控制炎症,感染性肠炎需抗感染治疗,药物性肠炎则停用相关药物,辅助治疗包括补液、维持电解质平衡及对症处理,多数急性肠炎预后良好。
克罗恩病的治疗目标为控制炎症、诱导和维持缓解、防止并发症,常用药物包括氨基水杨酸类、糖皮质激素、免疫调节剂及生物制剂,部分患者需外科手术治疗以处理肠道狭窄或瘘管,治疗方案需个体化,结合病情活动度和并发症情况调整。
六、预后及随访
肠炎患者在病因清除后通常恢复良好,少数可转为慢性肠炎或引发并发症,定期随访有助于及时发现复发或进展。
克罗恩病为慢性疾病,易反复发作,部分患者终生受影响,疾病的进展可能导致肠道功能丧失及生活质量下降,持续随访和监测病情变化对疾病管理至关重要,及时调整治疗策略减少并发症。
肛肠科疾病温馨提示:
肠炎与克罗恩病虽均表现为肠道炎症,但病因、病理、临床表现和治疗方法各有差异,肠炎多因感染或局部因素引起,病变浅表且多可zhiyu;克罗恩病为慢性免疫性疾病,涉及肠壁全层,表现复杂且易反复,正确区分两者有助于指导临床治疗,改善患者预后,建议患者出现持续腹痛、慢性腹泻及营养不良等症状时及时就医,明确诊断,制定合理治疗方案。